Le Transfert Embryonnaire ( en vidéo)
Le transfert embryonnaire est un moment important de votre parcours.
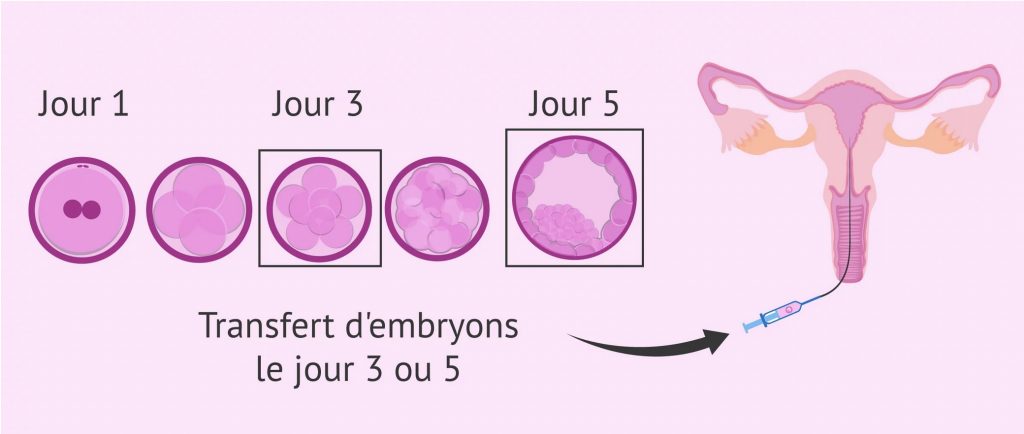
Les embryons sont le plus souvent replacés à J+5, au stade blastocyste, ou plus rarement à J+2 ou J+3 de votre ponction. Ils peuvent aussi être replacés après avoir été vitrifiés (= congelés) suite à un freeze all (cf article) ou si vous avez eu la chance d’avoir plusieurs embryons conservés de bonne qualité suite à votre ponction.
Il est primordial d’avoir un endomètre apte à implanter cet embryon.
Comment le savoir ? c’est grâce à la mesure de son épaisseur et à la vérification de son aspect. Idéalement il doit mesurer plus de 7mm, être en « grain de café » à l’échographie (aspect de ligne blanche autour, plus gris au milieu avec une ligne blanche centrale) et ne pas montrer d’image dans votre cavité (polype ou myome par exemple).
Comment le préparer ? Sur un cycle en transfert « frais », dès le soir de votre ponction vous prenez de la progestérone. Sur un cycle d’embryon vitrifié,
il y a différents moyens :
- le plus souvent il s’agit d’un cycle artificiel avec préparation première par de l’œstradiol jusqu’à vérification de l’endomètre puis ajout de progestérone (prise vaginale +/- injection ou prise orale) ;
- le cycle peut être aussi sans aucun traitement ou avec quelques injections pour stimuler le follicule qui va ovuler, avec vérification de l’ovulation et de l’endomètre et parfois suivi d’un soutien par de la progestérone là aussi.
Un message important est que quelque soit le protocole choisi par votre gynécologue les traitements donnés sont à poursuivre en début de grossesse. Leur arrêt risque fortement de stopper l’évolution d’une éventuelle grossesse.
Le laboratoire de l’IFMP2 vous contactera la veille du transfert pour vous donner l’horaire du replacement.
Il faudra vous présenter en couple avec vos pièces d’identité et votre carte RI Witness au secrétariat au moins 2 directement. Parfois votre gynécologue vous demandera une prise de sang pour vérifier le taux de progestérone : dans ce cas, merci de passer un peu en avance au laboratoire central au moins 1, puis d’aller ensuite au moins 2 à l’horaire prévu.
Comment choisit-on l’embryon (blastocyste) qui va être remplacé ? les techniciennes du laboratoire et les biologistes vont « classer » vos blastocytes (« B ») selon leur expansion (de 1 à 5), l’aspect de la Masse Cellulaire Interne (=future fœtus) (de A à D) et du trophectoderme (= future placenta) (de A à D) ; l’expertise de notre équipe juge des blastocystes qui semblent avoir une chance d’aboutir à la grossesse et ceux qui malheureusement n’ont pas le potentiel d’aller plus loin.
Pourquoi me demande-t-on d’avoir une vessie semi pleine ? Cela va permettre le plus souvent de simplifier le geste : la vessie remplie fait basculer l’utérus qui s’horizontalise facilitant ainsi le passage du cathéter de transfert en évitant un angle ; la vessie augmente la visibilité de l’endomètre à l’échographie, aidant votre gynécologue à positionner votre embryon dans la cavité, entre le milieu et le fond utérin. Certains gynécologues n’utilisent pas l’échographe pour le replacement.
Comment se passe l’acte de transfert ? vous êtes accueilli par les techniciennes du laboratoire qui ont mis en fécondation vos embryons +/- vitrifié puis dévitrifié. Votre identité est vérifiée et chaque conjoint signe son accord. Vous devez remettre à ce moment là vos PNI et votre carte RIWitness. Sauf exception, un seul embryon est replacé ; cette décision est discutée en amont, lors des consultations.
Puis le gynécologue à son tour vérifie vos identités. Il y a un 1er temps de préparation pour nettoyer le col après avoir mise en place un spéculum (eau et compresse stérile), puis la technicienne est prévenue de « monter » votre embryon dans un cathéter. Là encore vous devrez confirmer votre identité.
Le geste par lui-même est souvent simple et indolore. Le conjoint peut être mis à contribution pour tenir la sonde d’échographie sur le ventre pour aider le geste. Il arrive cependant qu’il y ait des transferts difficiles qui nécessite plus de temps car le cathéter ne franchit pas bien le col de l’utérus, nécessitant de changer de type de cathéter ou parfois obligeant le gynécologue à s’aider d’une pince pour faciliter le passage.
Après le transfert, aucun repos immédiat n’est nécessaire et vous pouvez vous levez aussitôt que votre gynécologue aura quitté la salle ; vous pouvez ensuite sans souci vider votre vessie.
Les 2 jours suivant on vous demandera le plus souvent d’éviter les rapports et de ne pas prévoir de sport intense jusqu’au test de grossesse, qui a lieu par prise de sang 10 à 12 jours après le replacement s’il s’agit d’un blastocyste. Il est important d’informer la secrétaire de votre gynécologue des résultats et de bien poursuivre le traitement en début de grossesse.
Dr Pierre OGER et Dr Philippe MEICLER